درد گردن ناراحتی شایعی است.
● درد گردن میتواند ناشی از عملکرد نامناسب وخستگی عضلات گردن بعلت وضعیت وحالت نامناسب اندامها وبدن باشد.
● درد گردن می تواند بعلت قوز کردن وخم شدن بسمت میز کار یابدلیل خم شدن بسمت رایانه باشد.
● فرسایش مهره های گردن (آرتروز گردن) وآرتریت(التهاب مفصلی) هم علت شایع درد گردن است.
● درگیری دیسک بین مهره ای گردن و تنگی کانال گردن از سایر علل درد گردن می باشند
گاهی درد گردن علامت یک مسئله جدی است:
● درصورتیکه درد گردن همراه با احساس کرختی وضعف، خواب رفتگی،گزگز در بازوهایا دست ها است هر چه زودتر به پزشک مراجعه کنید.همینطور اگر درد گردن به شانه یا به بازوها تیر میکشدحتمابه پزشک مراجعه کنید.
در مراجعه به متخصص طب فیزیکی برای تشخصیص دقیق بیماری به موارد زیر توجه میشود:
● شروع درد گردن چه زمانی بوده است؟
● آیا تاکنون اسیب وضربه به گردن وارد شده است؟
● چه حرکاتی درد گردن را بهتر یا بدتر میکند؟
● چه دارو ها یا مکمل هایی دارویی مصرف می شود؟
● کیفیت درد چگونه است؟ ایا درد بصورت مبهم ، تیز و خنجری یا تیر کشنده است؟
● آیا درد به بازو ها هم انتشار دارد؟
● آیا خواب رفتگی، گزگز و مورمور در دست یا پا وجود دارد؟
● آیا اختلال تعادل در راه رفتن و جود دارد؟
● آیا پرشهای عضلانی در اندامها دیده می شود
بیماریهایی که با درد گردن ارتباط دارند:
● عملکرد نامناسب وخستگی عضلات:
استفاده بیش از حد از عضلات یکی از علل شایع درد گردنی است.بعنوان مثال نشستن طولانی مدت در پشت فرمان اتوموبیل ورانندگی خسته کننده ،اغلب باعث مشکلات عضلات گردن شده ودرد ایجاد میکند.حتی کارهای ظاهرا کم اهمیت مثل خواندن کتاب در بستر یا دندان قروچه وفشار دادن دندانها برروی یکدیگر میتواند باعث کار نامتعادل وخستگی عضله شده وایجاد درد عضلات گردن کند.
● فرسایش مفاصل گردن:
درست مانند سایر مفاصل بدن، مفاصل گردنی هم میتوانند با گذشت زمان وافزایش سن وسال دچار فرسودگی شوند. فرسایش مفاصل گردن علت ایجاد استئوارتریت یا ارتروز گردنی است واز علل درد شایع گردن است. پزشک با معاینه و انجام بررسی های لازم این بیماری را تشخیص میدهد.
● فشار به اعصاب ناحیه گردن:
فتق یا هرنی دیسک بین مهره های گردنی یا خارها وزوائد استخوانی اضافی وغیر طبیعی در مهره ها ی گردن از علل دیگر درد گردن است. این اختلالات باعث کم شدن فضاهایی میشود که عصب درون ان قرار داردوبا فشار اوردن بر روی اعصاب گردن باعث درد میشود. در این حالت درد معمولا تیر کشنده است و همراه با ضعف عضلانی، گزگز و مورمور یا خواب رفتگی در اندامها می باشد.
● آسیب ها و ضربات:
تصادف اتوموبیل از سمت عقب، اغلب باعث وارد امدن اسیب شلاقی به گردن می شود.به این صورت که بعد از تصادف اتوموبیل ابتدا سر با شدت به سمت عقب وسپس بلافصله به سمت جلو پرتاب می شود.در اینحالت بافتهای نرم اطراف مهره هابیش از ظرفیتشان دچار کشیدگی شده و درنتیجه درد و آسیب گردن ایجاد میگردد.
● بیماریها:
بعضی اوقات درد گردن بعلت بیماریهایی مانند ارتریت روماتوئید(روماتیسم مفصلی)،مننژیت(التهاب یا عفونت بافتهای مغز)و کانسر ایجاد میشود.
● دانستن علل درد گردن برای تشخیص دقیق و برنامه ریزی درمانی مناسب ضروری است.
معاینه: متخصصین طب فیزیکی بیشتربر اساس معاینه بالینی ، بیماری را تشخیص می دهند. معاینات طب فیزیکی مجموعه کاملی از معاینات ارتوپدی، مغز و اعصاب، کایروپراکتیک و معاینات خاص طب فیزیکی است. پزشک هنگام معاینه هر گونه درد و کرختی وبی حسی وهمچنین درد وضعف عضلانی رابررسی میکند.
روشهای عکسبرداری:
گرافی ساده: گرافی ساده میتواند نواحی مختلف گردن رانشان داده و در صورت وجود اختلال در استخوانها یا دیسک غیر طبیعی میتواند به پزشک در تشخیص دقیقتر بیماری کمک کند.
سی تی اسکن: ابزاری ست که باکمک رایانه تصویر برداری دقیقی انجام میدهد.در اینحالت تصاویر مقاطع مختلف گردن گرفته شده ساختمان واختلالات انها مشخص میگردد. سی تی اسکن استخوانها را بهتر از ام آر آی نشان می دهد.
ام ار ای(MRI): در ام ار ای از امواج میدان مغناطیسی برای تصویر برداری دقیق استفاده می شود. این روش خصوصا در شناسائی ضایعات بافتهای نرم مانند طناب نخاع واعصاب کمک کننده است.اما باید به این مسئله توجه داشت که بسیاری افرادی علامت خاصی ندارندواگر در این افراد بدون علامت، تصویربرداری انجام شود، اختلالاتی مشاهده میشود. همین مسئله تشخیص اینکه واقعا چه ضایعه ای باعث ایجاد درد گردن شده را سخت میکند. بنابر این پزشک متخصص طب فیزیکی برای تشخیص علت درد گردن از معاینه و در صورت لزوم از روشهای دیگری مثل نوار عصب و عضله هم استفاده میکند تا مشکل بیمار مشخص شده ودرمان شود.
نوار عصب ونوار عضله(الکترومیوگرافی- EMG):
اگر پزشک متخصص طب فیزیکی به اختلالات عصبی ناشی از فشار بر روی عصب مشکوک باشد،ممکن است نوار عصب وعضله را انجام دهد. در اینحالت الکترود بسیار ظریف ویکبارمصرف استریل از طریق پوست به محلهای مورد نظر وارد شده و عملکرد اعصاب بطور دقیق بررسی میشود. این روش به تشخیص دقیق بیماری وعلت درد گردن کمک کرده ودر صورتیکه مشکلی وجود داشته باشد پزشک میتواند بادقت انرا درمان کند. نوار عصب شدت درگیری عصبی و نیاز به جراحی را نیز مشخص می کند.
تستهای پتانسیل حسی و حرکتی:
تستهای بسیار اختصاصی می باشند که توسط متخصصین طب فیزیکی در برخی مراکز انجام می شوند و فشار روی نخاع گردن را نشان می دهد
تستهای ازمایشگاهی:
ازمایشات خون وسرم:گاهی اوقات پزشک به وجود بیماری التهابی یا عفونت مشکوک میشود بنابر این انجام ازمایشات را لازم میداند. از شایعترین این ازمایشات میتوان به شمارش گلبولها ی خون وازمایشات تفکیکی گلبولی مانندCBC( WITH DIFFERENTIAL) ، CRP ،ESR،تست لاتکس یا روماتوئید فاکتور(RF)اشاره کرد.
ازمایش مایع نخاع:در مواردی که پزشک به برخی بیماریهای خطرناک مثل مننژیت مشکوک است از مایع مغزی نخاعی نمونه گیری کرده وانرا به ازمایشگاه ارسال میکند.
سطح مطلب: عمومی، کارشناسی، تخصصی و فوق تخصصی

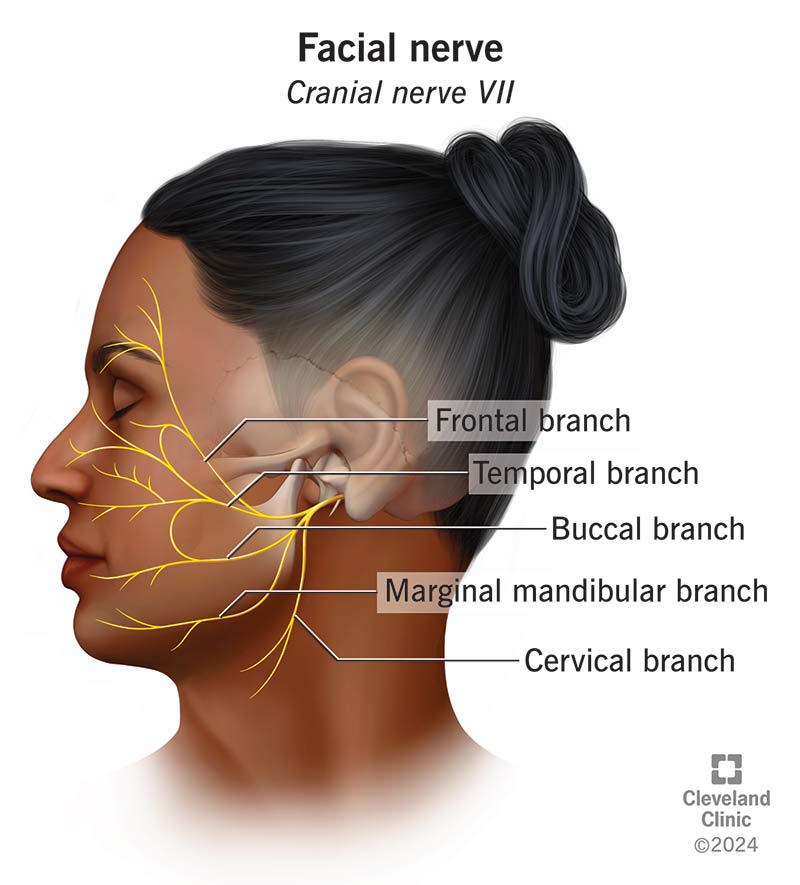 تحتانی صورت عمدتاً به طرف مقابل است. بنابراین یکی از علائم بالینی مهم، حفظ عملکرد بسته شدن پیشانی و چشم در ضایعه مرکزی (مقابل طرف مقابل) است که برخلاف کاهش تون و ضعف در این عضلات در سمت آسیبدیده ضایعه محیطی صورت مشاهده میشود. آسیب مرکزی (فوق هستهای) صورت اغلب با ضعف زبان و همیپارزی همراه است که با حرکات شست، انگشت و دست در سمت همان طرف شروع میشود تا فلج صورت به دلیل ارتباط نزدیک این راههای حرکتی با قشر مغز و کپسول داخلی است.
تحتانی صورت عمدتاً به طرف مقابل است. بنابراین یکی از علائم بالینی مهم، حفظ عملکرد بسته شدن پیشانی و چشم در ضایعه مرکزی (مقابل طرف مقابل) است که برخلاف کاهش تون و ضعف در این عضلات در سمت آسیبدیده ضایعه محیطی صورت مشاهده میشود. آسیب مرکزی (فوق هستهای) صورت اغلب با ضعف زبان و همیپارزی همراه است که با حرکات شست، انگشت و دست در سمت همان طرف شروع میشود تا فلج صورت به دلیل ارتباط نزدیک این راههای حرکتی با قشر مغز و کپسول داخلی است.